Dyspareunie beschreibt Schmerzen beim Sex, die vor, während oder nach dem Geschlechtsverkehr auftreten. Entscheidend ist, die Ursache sauber zu klären, weil organische Auslöser, Beckenbodenprobleme und psychische Faktoren unterschiedliche Behandlungen erfordern.
Inhaltsverzeichnis
Einleitung
Schmerzen beim Geschlechtsverkehr sind häufiger, als viele Betroffene vermuten. Trotzdem wird das Thema oft spät angesprochen. Scham, Unsicherheit und die Sorge, nicht ernst genommen zu werden, führen dazu, dass Beschwerden über Monate oder Jahre bestehen. Dabei gilt: Schmerz ist kein normaler Preis für Sexualität, unabhängig vom Alter oder der Lebensphase.
Der Begriff Dyspareunie umfasst verschiedene Schmerztypen. Manche Schmerzen sitzen am Scheideneingang und treten schon beim Eindringen auf. Andere liegen tiefer im Beckenbereich und entwickeln sich erst bei tiefer Penetration oder in bestimmten Positionen. Die Spannweite reicht von Brennen und Stechen bis zu krampfartigen Schmerzen. Häufig kommen Begleitsymptome wie Trockenheit, Blutungen nach dem Sex, Harndrang oder ein Druckgefühl hinzu.
Für eine wirksame Behandlung braucht es eine klare Einordnung. Ein Teil der Ursachen ist gut behandelbar, etwa Infektionen, Entzündungen oder hormonelle Veränderungen. In anderen Fällen spielt eine Verspannung der Beckenbodenmuskulatur eine Schlüsselrolle. Auch psychische Belastungen, Angst vor Schmerzen oder belastende sexuelle Erfahrungen können den Schmerz verstärken oder aufrechterhalten. In der Praxis ist Dyspareunie oft multifaktoriell.
Dyspareunie: Definition und Abgrenzung
Dyspareunie bezeichnet wiederkehrende oder anhaltende Schmerzen im Zusammenhang mit sexueller Aktivität, typischerweise beim Eindringen oder während des Koitus. Der Schmerz kann vor dem Geschlechtsverkehr beginnen, sich währenddessen steigern oder danach als Nachschmerz bestehen bleiben. Wichtig ist die Abgrenzung zu kurzfristigen Reizungen nach ungewohnter Belastung. Dyspareunie meint in der Regel Beschwerden, die sich wiederholen und Leidensdruck erzeugen.
Medizinisch wird häufig zwischen oberflächlichen und inneren Formen unterschieden. Oberflächliche Schmerzen betreffen Vulva, Scheideneingang oder vordere Vaginalabschnitte. Sie treten oft beim Eindringen, beim Einführen von Tampons oder bei gynäkologischer Untersuchung auf. Innere Dyspareunie betrifft den tieferen Beckenbereich, etwa Gebärmutter, Beckenbindegewebe oder angrenzende Strukturen. Sie kann bei tiefer Penetration, bestimmten Bewegungen oder nach dem Sex auftreten.
Eine weitere wichtige Abgrenzung betrifft Störungen, bei denen Schmerzen und Muskelanspannung eng gekoppelt sind. Dyspareunie und Vaginismus werden im Alltag häufig vermischt. Bei Vaginismus kommt es zu einer unwillkürlichen Anspannung der Beckenbodenmuskulatur, die Eindringen erschwert oder unmöglich macht. Schmerzen können dabei eine Folge sein. Umgekehrt kann Dyspareunie über Angst und Schutzspannung einen Vaginismus begünstigen. Die Unterscheidung ist therapeutisch relevant.
Wie fühlt sich Dyspareunie an und welche Symptome sind typisch?
Wo treten die Schmerzen auf?
Viele Betroffene können den Schmerz gut lokalisieren. Häufig liegt er am Scheideneingang oder im Bereich der Vulva. Typisch sind Brennen, Schneiden oder Reiben, teilweise schon bei leichter Berührung. Andere beschreiben einen tiefen Schmerz im Unterbauch oder Beckenbereich, der bei tiefer Penetration zunimmt. Manche spüren den Schmerz eher seitlich, andere mittig hinter der Schambeinfuge oder nahe dem Muttermund.
Die Lokalisation gibt Hinweise, ersetzt aber keine Diagnostik. Schmerzen am Eingang passen oft zu Trockenheit, Entzündung, Hauterkrankungen oder einer vestibulären Schmerzstörung. Tiefe Schmerzen sprechen eher für Ursachen wie Endometriose, Verwachsungen, Zysten, Beckenentzündungen oder funktionelle Beckenbodenprobleme. Auch der Zeitpunkt ist wichtig, ob der Schmerz sofort beim Eindringen startet oder erst nach einigen Minuten entsteht.
Welche Begleitzeichen sollten Sie ernst nehmen?
Dyspareunie tritt selten isoliert auf. Häufig berichten Betroffene über Juckreiz, Ausfluss, unangenehmen Geruch oder Brennen beim Wasserlassen. Das spricht eher für eine Infektion oder Entzündung. Blutungen nach dem Sex, neu aufgetretene Zwischenblutungen oder Schmerzen, die zyklusabhängig sind, erfordern ebenfalls eine Abklärung. Bei tiefen Schmerzen kann zusätzlich ein Druckgefühl, Rückenschmerz oder ein Ziehen in den Beckenboden auftreten.
Auch psychische und sexuelle Begleitsymptome sind häufig. Dazu zählen nachlassende Erregung, Schwierigkeiten mit der Lubrikation, Anspannung, Vermeidungsverhalten oder Unlust. Viele Betroffene entwickeln eine Angst vor Schmerzen. Das kann die Beckenbodenmuskulatur unbewusst anspannen und die Schmerzen verstärken. Dieser Kreislauf ist behandelbar, wird aber oft übersehen.
Ursachen: Warum Dyspareunie entstehen kann
Die Frage nach der Ursache ist zentral, weil Dyspareunie sowohl organisch als auch funktionell oder psychisch bedingt sein kann. Häufig gibt es mehrere Auslöser gleichzeitig. Ein Beispiel: Eine vaginale Trockenheit führt zu Mikroverletzungen. Das verursacht Schmerzen. Aus Angst vor Schmerzen steigt die Muskelspannung. Dadurch wird Eindringen noch schwieriger. Gleichzeitig sinkt die Erregung, wodurch die Lubrikation weiter abnimmt. In der Behandlung müssen solche Ketten sichtbar werden.
In der klinischen Praxis wird grob zwischen körperlich und psychisch unterschieden. Diese Trennung ist hilfreich, aber nicht absolut. Auch bei klar organischen Ursachen beeinflusst Stress die Schmerzverarbeitung. Umgekehrt kann eine psychische Belastung körperliche Reaktionen im Beckenboden auslösen. Entscheidend ist, dass die Diagnostik nicht vorschnell nur in eine Richtung geht.
Im Folgenden finden Sie eine strukturierte Übersicht. Die Liste hilft, typische Konstellationen einzuordnen. Sie ersetzt keine Untersuchung, zeigt aber, welche Bereiche gezielt angesprochen werden sollten.
- Infektion und Entzündung: Pilzinfektionen, bakterielle Vaginosen, Harnwegsinfekte, Zervizitis, sexuell übertragbare Infektionen. Häufig mit Juckreiz, Ausfluss, Brennen oder Geruch.
- Endometriose und Verwachsungen: Zyklusabhängige Schmerzen, tiefe Dyspareunie, teils Schmerzen beim Stuhlgang oder Wasserlassen. Verwachsungen und Narbenbildung nach OP können ebenfalls Schmerzen auslösen.
- Vaginale Trockenheit und hormonelle Faktoren: Genitourinäre Veränderungen in und nach der Menopause, Stillzeit, bestimmte hormonelle Kontrazeptiva. Trockenheit begünstigt Reibung, Einrisse und Brennen.
- Beckenboden und funktionelle Ursachen: Erhöhter Muskeltonus der Beckenbodenmuskulatur, Triggerpunkte, Beckenbodendysfunktion. Oft Schmerzen beim Eindringen und Druckgefühl.
- Hauterkrankungen und Schmerzsyndrome: Vulväre Vestibulitis, vulvovaginale Schmerzsyndrome, Ekzeme, Lichen sclerosus. Häufig starke Berührungsschmerzen im Genitalbereich.
- Strukturelle Veränderungen: Zyste, Myom, anatomische Varianten, Narben nach Dammschnitt oder Geburtsverletzungen. Schmerzen sind oft positionsabhängig.
- Psychische Ursachen und psychologische Faktoren: Angst vor Schmerzen, negative sexuelle Lernerfahrungen, Traumata, Beziehungsprobleme, hoher Leistungsdruck. Häufig verbunden mit Vermeidungsverhalten.
Wenn Sie Ihre Beschwerden einem dieser Bereiche zuordnen können, ist das ein erster Schritt. Für eine sichere Einordnung sind Verlauf, Untersuchung und manchmal Labor oder Bildgebung entscheidend. Besonders wichtig ist, dass Sie bei anhaltenden Schmerzen nicht bei allgemeinem Rat stehen bleiben, sondern eine konkrete Diagnose anstreben.
Organische Auslöser im Detail
Welche Rolle spielen Infektionen und sexuell übertragbare Infektionen?
Infektionen sind eine häufige, gut behandelbare Ursache für Schmerzen beim Geschlechtsverkehr. Pilzinfektionen können zu Juckreiz, Rötung und brennenden Schmerzen führen. Bakterielle Vaginosen verursachen oft Ausfluss und Geruch, manchmal auch Reizschmerzen. Harnwegsinfekte können Brennen und Schmerzen im Bereich der Harnröhre auslösen, die beim Sex verstärkt werden.
Sexuell übertragbare Infektionen wie Chlamydien oder Gonorrhö können Entzündungen an Gebärmutterhals und Beckenorganen verursachen. In manchen Fällen entwickelt sich eine aufsteigende Entzündung im Becken, die zu tiefen Schmerzen und Druck im Unterbauch führt. Eine rasche Diagnostik ist hier wichtig, weil unbehandelte Entzündungen Komplikationen begünstigen können. Bei Verdacht gehören Abstriche und gegebenenfalls Tests von Urin oder Blut zur Standardabklärung.
Endometriose, Gebärmutterschleimhaut und Verwachsungen
Endometriose ist eine wichtige Ursache für innere Dyspareunie. Dabei wächst Gewebe, das der Gebärmutterschleimhaut ähnelt, außerhalb der Gebärmutter. Entzündliche Reaktionen, Zysten und Verwachsungen können Schmerzen im Beckenbereich verursachen. Typisch sind tiefe Schmerzen beim Geschlechtsverkehr, die oft lageabhängig sind und sich um die Periode herum verstärken. Manche Betroffene haben zusätzlich starke Regelschmerzen oder Beschwerden beim Stuhlgang.
Auch nach Operationen, Entzündungen oder Geburtsverletzungen kann es zu Verwachsungen und Narbenbildung kommen. Diese verändern die Beweglichkeit von Gewebe und können bei Penetration Zugschmerz auslösen. Wenn solche Ursachen vermutet werden, helfen Anamnese, Tastbefund und je nach Situation Ultraschall oder MRT. Die Behandlung richtet sich nach Befund und Leidensdruck und reicht von medikamentöser Therapie bis zu operativen Verfahren.
Vaginale Trockenheit, hormonelle Veränderungen und Lubrikation
Eine häufig unterschätzte Ursache ist vaginale Trockenheit. Sinkende Östrogenspiegel können die Schleimhaut dünner machen, die Durchblutung reduzieren und die natürliche Lubrikation verringern. Das betrifft nicht nur die Menopause. Auch Stillzeit, bestimmte Hormonpräparate oder eine reduzierte Erregung können Trockenheit begünstigen. Reibung führt dann schneller zu Brennen, Einrissen und Schmerzen beim Eindringen.
In vielen Fällen helfen Gleitmittel und regelmäßige Pflege mit geeigneten Feuchtigkeitsprodukten. Wenn hormonelle Ursachen im Vordergrund stehen, kann eine ärztlich gesteuerte Hormontherapie oder lokale Östrogentherapie sinnvoll sein. Wichtig ist die Abklärung, weil nicht jedes Produkt für jede Person geeignet ist und weil bei bestimmten Vorerkrankungen besondere Vorsicht nötig sein kann. Entscheidend ist, dass Trockenheit nicht als Nebensache abgetan wird, sondern als behandelbarer Faktor ernst genommen wird.
Beckenboden, Vaginismus und funktionelle Mechanismen
Wie hängen Dyspareunie und Vaginismus zusammen?
Bei vielen Betroffenen spielt die Beckenbodenmuskulatur eine zentrale Rolle. Eine dauerhafte Anspannung kann Schmerzen beim Eindringen auslösen oder verstärken. Diese Spannung entsteht nicht nur aus Angst. Auch langes Sitzen, chronische Bauchschmerzen, nachgeburtliche Veränderungen oder Schonhaltungen können den Muskeltonus erhöhen. Typisch sind Schmerzen am Eingang, ein Gefühl von Enge oder ein unwillkürliches Gegenhalten.
Dyspareunie und Vaginismus können sich gegenseitig verstärken. Wer Schmerzen erlebt, erwartet Schmerz. Die Erwartung erhöht die Anspannung. Dadurch wird Penetration schwieriger und schmerzhafter. Umgekehrt kann ein primär muskuläres Problem Schmerzen verursachen, die dann psychisch belastend wirken. In der Behandlung hat sich ein multimodaler Ansatz bewährt, der Körper und Psyche zusammendenkt. Physiotherapie, Edukation und psychologische Unterstützung greifen dabei ineinander.
Welche Rolle spielen Erregung und Angst vor Schmerzen?
Erregung ist nicht nur ein psychisches Erlebnis. Sie verändert die Durchblutung im Genitalbereich und beeinflusst die Lubrikation. Wenn Erregung fehlt, steigt die Reibung. Gleichzeitig erhöht sich bei Stress die Muskelspannung. Viele Betroffene geraten in ein Muster, bei dem Sex schneller begonnen wird, um die Situation zu beenden. Das reduziert Vorspiel und Erregung. Die Folge sind mehr Schmerzen. Das bestätigt die Angst. So entsteht ein stabiler Kreislauf.
Praktisch bedeutet das: Ein Teil der Behandlung besteht darin, Tempo, Erwartung und Kommunikation zu verändern. Dazu gehören Pausen, ein klarer Stopp bei Schmerz, und der Fokus auf nicht penetrierende Sexualität, bis Schmerzen kontrollierbar sind. Wichtig ist, dass Sie Schmerzen nicht wegatmen müssen. Sie brauchen Strategien, die Sicherheit geben und dem Körper wieder erlauben, Erregung ohne Alarm zu erleben.
Psychische Faktoren, Beziehung und Schmerzverarbeitung
Wann sind psychische Ursachen wahrscheinlich?
Psychische Ursachen sind dann wahrscheinlich, wenn Schmerzen in bestimmten Situationen deutlich stärker sind, wenn Angst und Anspannung im Vordergrund stehen oder wenn medizinische Untersuchungen keinen ausreichenden organischen Befund zeigen. Auch belastende Erfahrungen, ein traumatisch erlebter Eingriff, Druck in der Beziehung oder negative sexuelle Lernerfahrungen können den Schmerz prägen. In diesen Fällen ist der Schmerz real und körperlich spürbar, auch wenn keine akute Entzündung vorliegt.
Viele Betroffene erleben zudem eine Verschiebung der Aufmerksamkeit. Der Fokus liegt vor dem Sex auf der Frage, ob es wieder weh tun wird. Diese Erwartung erhöht die Alarmbereitschaft des Nervensystems. Schmerzen werden schneller ausgelöst und stärker wahrgenommen. Hier setzt Psychotherapie an. Sie hilft, Angst zu reduzieren, Körpersignale neu zu bewerten und den Umgang mit Schmerz zu verändern. Je nach Situation sind auch Paartherapie oder sexualtherapeutische Settings sinnvoll.
Welche Rolle spielen Vermeidungsverhalten und Unlust?
Wenn Schmerzen wiederkehren, ist Vermeidung eine nachvollziehbare Schutzreaktion. Kurzfristig senkt sie Stress. Langfristig kann sie das Problem stabilisieren. Denn fehlende positive Erfahrungen halten die Angst aufrecht. Gleichzeitig sinkt oft die Lust. Manche Betroffene interpretieren das als Verlust von Attraktivität oder als Beziehungsproblem. Häufig ist es eine direkte Folge der Schmerzverknüpfung.
Ein hilfreicher Ansatz ist, Sexualität neu zu definieren. Nähe, Berührung und Erregung sind möglich, ohne Penetration als Ziel. Wenn diese Entlastung gelingt, kann das Nervensystem wieder Sicherheit lernen. In einer strukturierten Behandlung wird Penetration erst dann schrittweise aufgebaut, wenn Schmerz und Kontrolle deutlich besser sind. Das reduziert Druck und verbessert die Chancen auf nachhaltige Besserung.
Diagnostik: So wird Dyspareunie abgeklärt
Welche Fragen stellt die Ärztin oder der Arzt?
Die Diagnostik beginnt mit einer präzisen Anamnese. Entscheidend sind Ort, Qualität und Zeitpunkt der Schmerzen. Relevant ist auch, ob Schmerzen bei Tampons, beim Eindringen, bei tiefer Penetration oder nach dem Sex auftreten. Fragen zu Zyklus, Blutungen, Verhütung, Lubrikation, Erregung, Infekten, Operationen und Geburtserfahrungen helfen, Ursachen einzugrenzen.
Ebenso wichtig sind Begleitumstände. Gibt es Angst vor Schmerzen? Besteht Vermeidungsverhalten? Gibt es Stress, depressive Symptome oder belastende Erlebnisse? Diese Fragen dienen nicht dazu, Schmerzen zu relativieren. Sie helfen, den Anteil psychologischer Mechanismen und die passende Therapie zu bestimmen. Eine gute Anamnese wirkt oft bereits entlastend, weil sie Klarheit schafft und das Gefühl reduziert, allein zu sein.
Was passiert bei der gynäkologischen Untersuchung?
Die gynäkologische Untersuchung zielt darauf, Entzündungen, Hautveränderungen, Druckschmerzpunkte und anatomische Auffälligkeiten zu erkennen. Dazu gehören Inspektion von Vulva und Scheide, Abtasten und gegebenenfalls Abstriche. Bei Schmerz am Eingang kann ein sehr vorsichtiges Vorgehen entscheidend sein, damit die Untersuchung nicht zusätzlich traumatisiert. Sie dürfen jederzeit Pause sagen. Ein gutes Setting respektiert Ihre Grenzen.
Bei Verdacht auf tiefere Ursachen wird häufig Ultraschall eingesetzt. Bei komplexeren Konstellationen können weitere Verfahren wie MRT sinnvoll sein, etwa bei Verdacht auf Endometriose oder komplexe Zysten. Auch eine Beurteilung der Beckenbodenfunktion kann Teil der Diagnostik sein, zum Beispiel durch gezielte Tastuntersuchung oder Überweisung zur spezialisierten Physiotherapie.
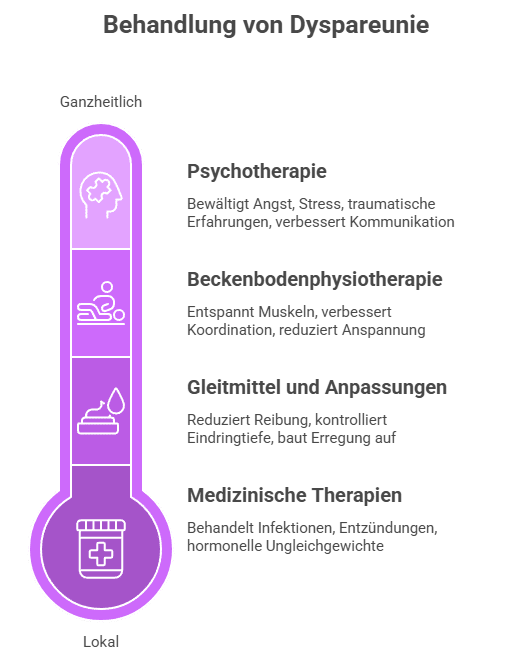
Behandlung: Was hilft bei Dyspareunie?
Die Dyspareunie Behandlung richtet sich nach Ursache, Schmerztyp und Dauer. Es gibt keine Einheitslösung. In vielen Fällen ist ein Stufenplan sinnvoll. Zuerst werden behandelbare organische Auslöser ausgeschlossen oder therapiert. Danach folgt die Stabilisierung durch lokale Maßnahmen, Beckenbodenarbeit und psychologische Unterstützung. Je chronischer der Schmerz, desto wichtiger ist ein multimodaler Ansatz.
Ein häufiges Missverständnis ist, dass die Behandlung nur aus Medikamenten besteht. In der Praxis spielen Verhalten, Kommunikation, Erregungsaufbau und körperliche Regulation eine große Rolle. Gerade bei wiederkehrenden Beschwerden ist eine Kombination aus medizinischer Therapie, Physiotherapie und psychologischer Beratung oft wirksamer als Einzelmaßnahmen.
Welche medizinischen Therapien kommen infrage?
Bei Infektionen steht die gezielte Behandlung im Vordergrund. Das kann je nach Erreger lokal oder systemisch erfolgen. Bei entzündlichen Erkrankungen im Beckenbereich ist eine konsequente Therapie wichtig, um chronische Verläufe zu vermeiden. Bei hormonellen Ursachen können lokale Therapien die Schleimhaut stabilisieren, die Lubrikation verbessern und Schmerzen reduzieren. Welche Option passt, hängt von Lebensphase, Vorerkrankungen und Risiken ab.
Bei Endometriose oder strukturellen Ursachen werden medikamentöse und operative Optionen individuell abgewogen. Bei Narbenbildung oder Verwachsungen können operative Maßnahmen in ausgewählten Fällen sinnvoll sein. Wichtig ist eine realistische Zielsetzung. Nicht jede Operation führt sofort zu Schmerzfreiheit. Häufig braucht es parallel ein Schmerz und Beckenbodenkonzept, um das Nervensystem zu beruhigen und Schutzspannungen abzubauen.
Welche Rolle spielen Gleitmittel und praktische Anpassungen?
Gleitmittel sind bei Trockenheit, Reizungen und beim Wiedereinstieg nach Schmerzphasen oft ein zentraler Baustein. Sie reduzieren Reibung und Mikroverletzungen. Praktisch relevant ist auch das Timing. Wenn Sie ein Gleitmittel erst bei beginnendem Schmerz einsetzen, ist der Schutz häufig zu spät. Eine großzügige Anwendung vor dem Eindringen ist meist effektiver. Manche profitieren zusätzlich von Feuchtigkeitsprodukten, die regelmäßig verwendet werden.
Auch Positionen und Tempo beeinflussen Schmerzen. Viele Betroffene erleben weniger Beschwerden, wenn sie die Eindringtiefe kontrollieren können. Pausen, klare Stoppsignale und ein Fokus auf Erregungsaufbau sind wichtige Stellschrauben. Wenn Schmerzen beim Eindringen dominieren, kann ein stufenweiser Aufbau mit nicht schmerzhaften Reizen helfen. Das sollte idealerweise begleitet werden, besonders wenn Angst und Anspannung stark sind.
Beckenbodenphysiotherapie, Dilatatoren und Training
Bei erhöhter Spannung, Triggerpunkten oder Vaginismus ist eine spezialisierte Beckenbodenphysiotherapie oft sehr wirksam. Ziel ist nicht, den Beckenboden nur zu kräftigen. Häufig geht es um Entspannung, Koordination und das gezielte Loslassen. Viele Betroffene lernen erst in der Therapie, wie stark unbewusste Anspannung den Schmerz beeinflusst. Atem und Wahrnehmungstraining sind dabei häufig zentrale Elemente.
In ausgewählten Fällen kommen Dilatatoren zum Einsatz. Sie dienen dem schrittweisen Training von Eindringen unter kontrollierten Bedingungen. Wichtig ist die richtige Anleitung. Ohne Konzept können Dilatatoren Druck erzeugen und Angst verstärken. Gut eingebettet in ein therapeutisches Vorgehen helfen sie, Sicherheit aufzubauen, die Muskelreaktion zu normalisieren und Schmerzgedächtnis zu reduzieren.
Psychotherapie, Verhaltenstherapie und Paartherapie
Wenn Angst, Stress oder belastende Erfahrungen eine Rolle spielen, kann Psychotherapie entscheidend sein. Eine strukturierte Verhaltenstherapie arbeitet häufig mit Angstabbau, Körperfokus und dem schrittweisen Wiederaufbau sexueller Aktivität ohne Druck. Bei traumatisch geprägten Erfahrungen braucht es ein sensibles Vorgehen, das Stabilisierung und Kontrolle in den Mittelpunkt stellt. Ziel ist, dass Sexualität wieder als sicher erlebt wird.
Paartherapie kann helfen, wenn Kommunikation, Rückzug oder Schuldgefühle die Beziehung belasten. Viele Partnerinnen und Partner reagieren aus Unsicherheit mit Druck oder Rückzug. Beides kann Schmerzen indirekt verstärken. Ein gemeinsames Verständnis der Mechanismen, klare Absprachen und ein neues Konzept von Intimität entlasten und fördern die Behandlung. Wichtig ist, dass Sie nicht alleine die Verantwortung tragen müssen.
Chronisch, organisch, psychisch: Was beeinflusst den Verlauf?
Wann spricht man von chronisch und warum ist das wichtig?
Wenn Schmerzen über längere Zeit bestehen, verändert sich oft die Schmerzverarbeitung. Das Nervensystem wird empfindlicher. Reize, die früher nur unangenehm waren, werden als schmerzhaft erlebt. Das bedeutet nicht, dass der Schmerz eingebildet ist. Es bedeutet, dass der Körper gelernt hat, schneller Alarm zu schlagen. Diese Prozesse sind bei chronischen Schmerzen gut bekannt und erklären, warum reine Lokaltherapien manchmal nicht ausreichen.
Chronische Verläufe profitieren häufig von einem Plan, der mehrere Ebenen adressiert. Dazu gehören medizinische Behandlung, Beckenbodenregulation, psychologische Stabilisierung und ein realistischer Wiedereinstieg in Sexualität. Wer nur einzelne Bausteine verfolgt, erlebt häufiger Rückschläge. Mit einem integrativen Ansatz steigen die Chancen auf nachhaltige Verbesserung.
Welche typischen Fehler verschlechtern Dyspareunie?
Ein häufiger Fehler ist, Schmerzen zu ignorieren und trotzdem Penetration fortzusetzen. Das kann Mikroverletzungen verstärken und das Schmerzgedächtnis stabilisieren. Auch häufige Wechsel von Produkten ohne Diagnostik kann problematisch sein, weil manche Mittel die Schleimhaut reizen. Ein weiterer Fehler ist eine vorschnelle Festlegung, dass alles psychisch sei, obwohl keine ausreichende Untersuchung stattgefunden hat.
Umgekehrt hilft es selten, nur organisch zu denken, wenn Angst und Beckenbodenanspannung klar sichtbar sind. Viele Betroffene brauchen die Erlaubnis, beide Ebenen ernst zu nehmen. Ein praxisnaher Grundsatz lautet: Sie behandeln, was behandelbar ist, und Sie trainieren, was sich durch Lernen und Regulation verbessern lässt. Das ist kein Widerspruch, sondern oft die effektivste Kombination.
Kernfakten zu Dyspareunie im Überblick
| Aspekt | Wesentliches |
|---|---|
| Definition | Dyspareunie sind wiederkehrende Schmerzen im Zusammenhang mit sexueller Aktivität, häufig beim Eindringen oder bei Penetration. |
| Formen | Oberflächliche Schmerzen am Eingang und innere Dyspareunie als tiefer Becken- oder Unterbauchschmerz unterscheiden sich in Ursachen und Therapie. |
| Häufige Ursachen | Infektion, Entzündung, Endometriose, Verwachsungen, hormonelle Trockenheit, Beckenbodendysfunktion, Hauterkrankungen sowie psychische Faktoren. |
| Diagnostik | Strukturierte Anamnese, gynäkologische Untersuchung, Abstriche und bei Bedarf Bildgebung sind Basis für eine zielgerichtete Behandlung. |
| Behandlung | Erfolgreich ist oft ein multimodaler Ansatz aus medizinischer Therapie, Gleitmittel, Beckenbodenphysiotherapie und gegebenenfalls Psychotherapie oder Paartherapie. |
Fazit: Dyspareunie behandeln und Sex wieder genießen
Dyspareunie ist ein Sammelbegriff für unterschiedliche Formen von Schmerzen beim Sex. Für Betroffene zählt vor allem, dass Schmerz ernst genommen wird und eine konkrete Ursache gesucht wird. Infektionen, Entzündungen, hormonelle Veränderungen, Endometriose oder Verwachsungen sind häufige organische Auslöser. Ebenso häufig beeinflussen Beckenbodenmuskulatur, Angst vor Schmerzen und Stress die Beschwerden. Diese Faktoren schließen sich nicht aus, sie greifen oft ineinander.
Eine wirksame Behandlung entsteht, wenn Diagnostik und Therapie zusammenpassen. Viele Betroffene profitieren von einer Kombination aus medizinischer Abklärung, lokalem Schutz durch geeignete Gleitmittel, Beckenbodenarbeit und psychologischer Unterstützung. Wenn Sie früh handeln, steigen die Chancen, dass Schmerzen nicht chronisch werden. Auch bei länger bestehenden Beschwerden gibt es praktikable Wege, Sexualität wieder sicher, schmerzarm und selbstbestimmt zu gestalten.
FAQs: Häufig gestellte Fragen zum Thema „Dyspareunie“
Kann Dyspareunie auch Männer betreffen und worauf sollten Sie achten?
Ja, Schmerzen beim Sex können auch Männer betreffen, auch wenn der Begriff häufiger im Kontext weiblicher Beschwerden verwendet wird. Ursachen reichen von lokalen Reizungen und Entzündungen im Genitalbereich bis zu urologischen Problemen wie Prostataentzündungen oder Veränderungen der Penishaut. Auch Schmerzen beim Samenerguss oder ein brennendes Gefühl können dazugehören. Wichtig ist, ob zusätzliche Symptome auftreten, etwa Ausfluss, Fieber, Schmerzen beim Wasserlassen oder neuartige Verformungen des Penis. In solchen Fällen ist eine zeitnahe urologische Abklärung sinnvoll, weil Infektionen und Entzündungen gezielt behandelbar sind und sich bei Verzögerung verfestigen können.
Wie unterscheiden Sie Dyspareunie von kurzfristiger Reizung nach dem Sex?
Eine kurzfristige Reizung kann nach ungewohnter Belastung, zu wenig Lubrikation oder längerer Penetration auftreten und klingt oft innerhalb kurzer Zeit wieder ab. Dyspareunie meint dagegen wiederkehrende oder anhaltende Schmerzen, die bei ähnlichen Situationen erneut auftreten und die Sexualität spürbar beeinträchtigen. Ein praktischer Unterschied liegt im Muster. Wenn Sie regelmäßig Schmerzen beim Eindringen, Brennen am Scheideneingang oder tiefe Beckenbeschwerden erleben, ist das mehr als eine einmalige Irritation. Auch begleitende Zeichen wie Juckreiz, Ausfluss, Blutungen oder zyklusabhängige Schmerzverstärkung sprechen für eine Abklärung. Sie gewinnen dadurch Klarheit und vermeiden, dass sich Schutzspannung und Angst festsetzen.
Welche langfristigen Folgen kann unbehandelte Dyspareunie haben?
Unbehandelte Schmerzen beim Geschlechtsverkehr können weit über den Moment hinaus wirken. Viele Betroffene entwickeln Vermeidungsverhalten, weil der Körper Sex mit Schmerz verknüpft. Das kann zu sinkender Lust, Spannungen in der Beziehung und einem Rückzug aus Intimität führen. Körperlich kann sich zudem eine dauerhafte Anspannung der Beckenbodenmuskulatur etablieren, die das Eindringen weiter erschwert und Beschwerden auch außerhalb von Sexualität begünstigt. Bei einigen Betroffenen wird die Schmerzverarbeitung empfindlicher, sodass bereits geringe Reize Schmerzen auslösen. Wenn eine organische Ursache wie Entzündung, Endometriose oder hormonelle Trockenheit unbehandelt bleibt, kann sich die Ausgangslage ebenfalls verschlechtern. Frühzeitige Diagnostik ist deshalb nicht nur für die Symptomkontrolle wichtig, sondern auch für den Verlauf.
Wann ist eine zweite Meinung sinnvoll und wie bereiten Sie sich darauf vor?
Eine zweite Meinung ist sinnvoll, wenn Beschwerden trotz Behandlung anhalten, wenn die Diagnostik lückenhaft war oder wenn Sie sich mit der Einschätzung nicht ernst genommen fühlen. Sie ist auch hilfreich, wenn Symptome komplex sind, etwa tiefe Schmerzen, zyklusabhängige Muster oder eine lange Vorgeschichte mit mehreren Therapieversuchen. Zur Vorbereitung hilft es, ein kurzes Schmerzprotokoll zu führen. Notieren Sie Ort, Zeitpunkt, Auslöser, Intensität, Begleitsymptome und was verbessert oder verschlechtert. Auch Informationen zu Infekten, Operationen, Geburten, Verhütung, Lubrikation und psychischer Belastung sind relevant. Je konkreter Sie Ihre Beobachtungen beschreiben, desto leichter kann die Fachperson Hypothesen prüfen und zielgerichtete Schritte planen.
Welche Rolle spielt Kommunikation mit der Partnerperson und wie setzen Sie Grenzen praktisch um?
Kommunikation ist bei Dyspareunie ein zentraler Schutzfaktor, weil Druck und Unsicherheit den Schmerz häufig verstärken. Eine praktische Grenze ist, dass Penetration nicht das Ziel sein muss, solange Schmerzen aktiv sind. Das können Sie klar formulieren, ohne sich zu rechtfertigen. Hilfreich sind Stoppsignale, Pausen und die Vereinbarung, dass Sie Tempo und Tiefe steuern. Wenn Angst vor Schmerzen vorhanden ist, kann es entlasten, Sexualität zunächst auf Berührung, Nähe und Erregung ohne Eindringen zu fokussieren. So entstehen wieder positive Erfahrungen, die das Nervensystem beruhigen. Wenn Konflikte, Rückzug oder Missverständnisse die Beziehung belasten, kann eine Paartherapie helfen, weil beide Seiten lernen, Schmerz nicht als Ablehnung zu interpretieren, sondern als behandelbares Symptom mit klaren Regeln im Alltag.
Passende Artikel:
- Schmerzen beim ersten Mal Ursachen: Warum Sex beim ersten Geschlechtsverkehr wehtun kann
- Was ist Vaginismus?
- Hausmittel gegen sexuelle Unlust bei Frau: Natürliche Wege zu mehr Libido
- Warum habe ich keine Lust auf Sex? Wenn Libido und Leben gerade nicht zusammenspielen
- Was hilft gegen sexuelle Unlust bei Frauen? Ursachen, Behandlungsmöglichkeiten und Tipps
- Sexuelle Unlust bei Frauen über 60: Ursachen, Auswirkungen und was wirklich hilft
- Warum Lust zurückkommt, wenn Frauen verstehen, was ihr Körper wirklich braucht – Interview mit Claudia Trummer
- Erregungsstörung der Frau: Symptome, Ursachen und Behandlung
- Aphrodisiakum für Frauen – so gut wirkt es
- Menopause Symptome, hormonelle Veränderungen und Risiken
- Schmerzen beim Eindringen in den Wechseljahren – Ursachen, Lösungen und Tipps zur Linderung
- Ginseng Tee – die wichtigsten Wirkungsweisen
- Beckenboden Test mit dem Finger – So funktioniert es
- Hula Hoop für den Beckenboden – eine gute Idee?
- Verspannter Beckenboden Symptome
- CBD Wirkung Sexualität: Entspannung, Schmerzlinderung und Lust